آیا بیماری لثه واگیردار یا قابل انتقال به افراد دیگر است؟
17 مرداد ماه 1404
تغییرات هورمونی بارداری و سلامت دهان و دندان
17 شهریور ماه 1404
در این نوشته می خوانید:
آسم، یک بیماری التهابی دستگاه تنفسی تحتانی، باعث تنگ شدن و التهاب مجاری هوایی و افزایش حساسیت مجاری هوایی برونش به محرک های مختلف می شود. این واکنش بیش از حد منجر به بروز علائم مکرری می شود که شامل خس خس سینه، سرفه، تنگی نفس، بالا رفتن فشار خون و تعداد تنفس، تولید بیش از حد مخاط و سفت شدن قفسه سینه می شوند.
آسم معمولاً در دوران کودکی – نوجوانی شروع می شود و – پس از ایجاد – روند التهابی مداوم منجر به عدم رشد ریه ها می شود و عملکرد آنها را بیشتر مختل می کند. بیش از 6 میلیون کودک زیر 18 سال در ایالات متحده به آسم برونش مبتلا شده اند. بیماران مبتلا به آسم همچنین ممکن است اثرات منفی بر سلامت دهان و دندان ها داشته باشند، اگرچه شواهد مربوط به ارتباط علت و معلولی متفاوت هستند. با بیش از ۲۳۵ میلیون فرد مبتلا به آسم در سراسر جهان، متخصصان سلامت دهان و دندان باید برای درمان ایمن بیماران مبتلا به آسم و در عین حال کمک به آنها در حفظ سلامت دهان و دندانشان آماده باشند.
عوامل خطر آسم
بیش از ۵۰۰ عامل می توانند باعث حمله آسم یا تشدید علائم شوند. عوامل خطر آسم به عنوان عوامل میزبان – مانند ژنتیک، جنسیت، سن، وضعیت فعالیت، بارداری و چاقی – یا عوامل محیطی مانند آلرژن ها، عفونت ها، قرار گرفتن در معرض دود دخانیات، استرس، اختلال خواب و آلودگی طبقه بندی می شوند. استعداد ژنتیکی به واکنش های آلرژیک یا آتوپی، قوی ترین عامل خطر برای ایجاد آسم هستند. افراد مبتلا به آتوپی، آنتی بادی های ایمونوگلوبولین E (IgE) را بیش از حد تولید می کنند و معمولاً با رینیت آلرژیک، آسم یا اگزما تظاهر می کنند.
تحقیقات نشان می دهند سابقه حملات قبلی آسم، دسترسی ناکافی به مراقبت، رژیم های دارویی با مدیریت ضعیف، بیماری های همراه با بیماری های آتوپیک – آلرژیک، میراث آمریکایی – آفریقایی تبار، کمبود ویتامین D، و فقر، در کودکان 5 تا 12 ساله بیشترین تأثیر را بر خطر حملات آسم دارند. از سوی دیگر، قرار گرفتن در معرض دود دخانیات، سن کم، تحصیلات پایین والدین و چاقی تنها با افزایش اندک خطر همراه با این نتایج نشان می دهند که شناسایی کودکان پر خطر مبتلا به آسم ممکن است به والدین و مراقبان و ارائه دهندگان مراقبت های بهداشتی کمک کند تا خطر حملات آسم را کاهش دهند.
هیچ درمانی برای آسم وجود ندارد، اما می توان علائم را از طریق اجتناب یا کاهش قرار گرفتن در معرض محرک های آسم و پایبندی به پروتکل های درمانی کنترل کرد. اکثر بیماران مبتلا به آسم تحت رژیم دارویی هستند که برای قطع واکنش زنجیره ای طراحی شده اند که منجر به التهاب برونش می شود. اگرچه این داروها به بیماران اجازه می دهند زندگی عادی داشته باشند، اما استفاده از آنها بدون خطر نیست و برخی از این خطرات در حفره دهان وجود دارند. به همین دلیل، متخصصان سلامت دهان باید بدانند که چگونه بیماران مبتلا به آسم را به طور مؤثر درمان کنند.
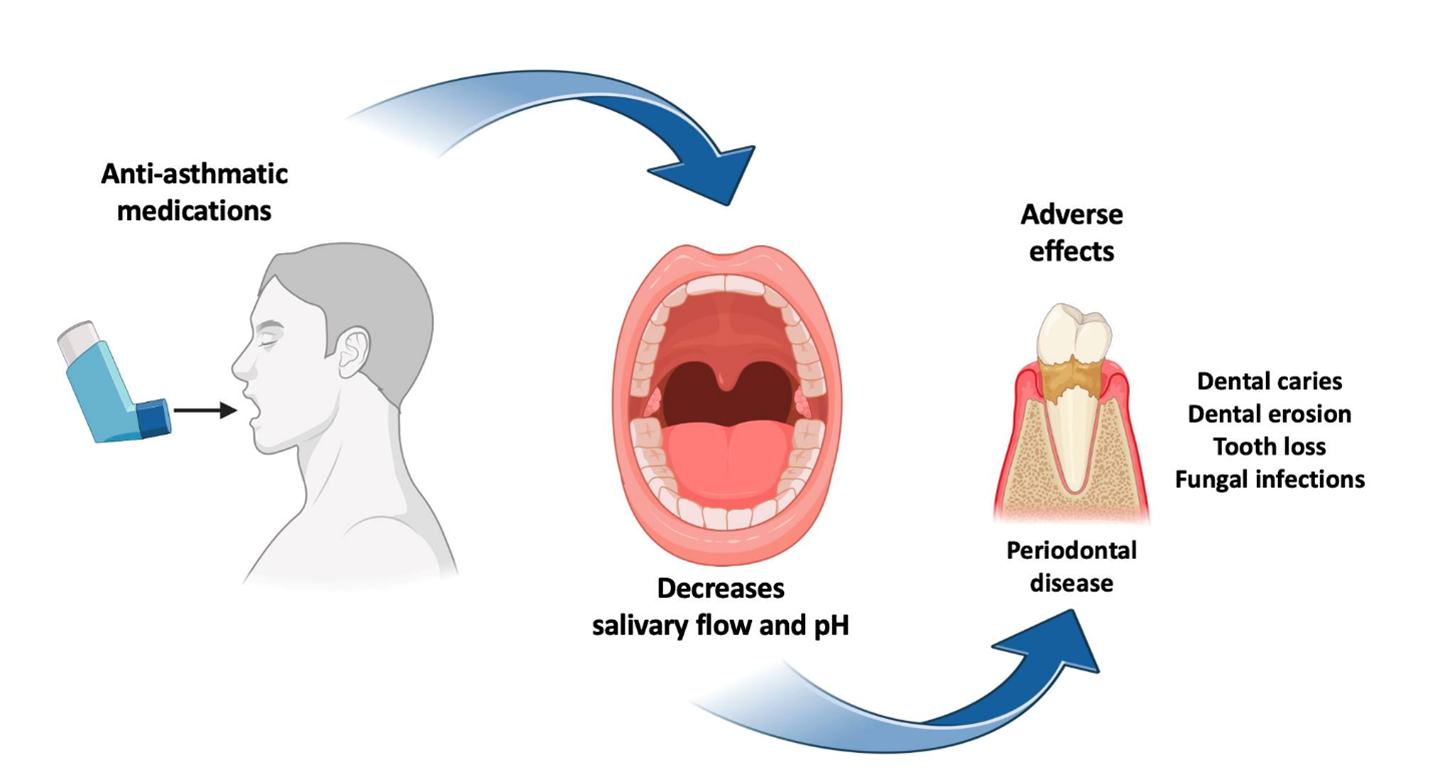
اثرات داروهای آسم بر دهان و دندان ها
اثرات داروهای آسم بر دهان و دندان ها
اکثر داروهای آسم، مستقیماً عضلات صاف دستگاه تنفسی با کورتیکواستروئیدها، برونکودیلاتورها و داروهای ضد التهاب را هدف قرار می دهند تا واکنش شدید به آلرژن ها را دفع یا خنثی کنند. هدف از درمان آسم، احیاء و حفظ عملکرد طبیعی ریه است.
رایج ترین درمان کوتاه مدت برای علائم آسم، تجویز ریوی آگونیست های بتا 2 از طریق یک استنشاقی نجات بخش است. این آگونیست ها به سرعت برای شل کردن برونشیول های منقبض و ملتهب در شروع حمله آسم عمل می کنند. از سوی دیگر، کورتیکواستروئیدها و آگونیست های بتا 2 طولانی اثر، روزانه به عنوان اقدامات پیشگیرانه طولانی مدت برای درمان التهاب پایدار زمینه ای مصرف می شوند که حتی در غیاب آلرژن ها نیز وجود دارد.
طبق یک بررسی سیستماتیک، عوارض جانبی استفاده از کورتیکواستروئیدهای استنشاقی شامل نارسایی آدرنال، سرکوب رشد و کاهش تراکم استخوان هستند. همین بررسی نشان می دهد که تجویز متناوب آگونیست های بتا 2 با اثر آهسته ممکن است تا حدودی به سلامت قلب و عروق آسیب برساند. کودکانی که تحت تأثیر قرار گرفتند، تاکی کاردی، افت فشار خون دیاستولیک و اسیدوز لاکتیک را نشان دادند.
در مورد عوارض جانبی دهانی داروهای آسم، برخی مطالعات شیوع بالاتری از پوسیدگی را در بین بیماران مبتلا به آسم، بویژه کودکان، نشان می دهند که ممکن است مربوط به بیماری و یا درمان های مرتبط با آن باشد. این بدان معناست که ممکن است آسم به طور مستقیم از طریق تغییرات بیولوژیکی، مانند ترکیب بزاق، یا به طور غیر مستقیم، به عنوان عوارض جانبی داروهای مورد استفاده برای کنترل علائم آسم، بر حساسیت به پوسیدگی دندان تأثیر بگذارد. استفاده طولانی مدت از آگونیست های بتا 2 با کاهش تولید بزاق همراه بوده است. محققان بیماران مبتلا به آسم که دارو مصرف می کردند را با افراد بدون آسم مقایسه کردند و دریافتند که ترشح بزاق غده پاروتید 36% کاهش یافته است، در حالی که میزان کلی ترشح در بیماران مبتلا به آسم 26% کاهش یافته است. علاوه بر این، انسداد مجاری هوایی باعث می شود بسیاری از کودکان و نوجوانان از راه دهان نفس بکشند و این امر باعث کاهش بیشتر رطوبت در حفره دهان می شود.
جریان کافی بزاق برای سلامت مینای دندان ها ضروری است زیرا تعادل pH دهان را حفظ می کند. بدون تعادل pH کافی، شرایط اسیدی دهان ایجاد می شود و مواد معدنی ساختار دندان شروع به از بین رفتن می کنند. به همین دلیل، خشکی دهان به عنوان یک عامل خطر اصلی برای پوسیدگی دندان شناخته می شود. با این حال، خشکی دهان تنها یکی از تظاهرات داروهای آسم است که بر سلامت مینای دندان تأثیر می گذارد.
متأسفانه، آگونیست های بتا ۲ به روش دیگری ثبات مینای دندان را کاهش می دهند. آنها برای شل کردن عضلات صاف منقبض شده ای عمل می کنند که راه هوایی را تشکیل می دهند. این اثر آرام بخش گاهی اوقات بر عضلات صاف خارج از راه هوایی، مانند اسفنکتر مری تحتانی تأثیر می گذارد. در حالت سلامت، اسفنکتر مری تحتانی از رفلاکس اسید معده به مری جلوگیری می کند. با این حال، هنگامی که تحت تأثیر آگونیست های بتا شل می شوند، عضله صاف به اسید معده فرسایشی اجازه ورود به دهان را می دهد. قرار گرفتن مکرر در معرض چنین شرایط اسیدی، تهدید قابل توجهی برای دندان ها – بویژه لایه های نازک مینا و عاج موجود در دندان های شیری – ایجاد می کند و ممکن است منجر به ضایعات فرسایشی دندان ها شود. مطالعات نشان می دهند که استفاده طولانی مدت از داروهای آسم خطر فرسایش دندان را افزایش می دهد. هر دو شکل آئروسل و پودری داروهای آسم دارای pH کمتر از سطح بحرانی 5/5 برای انحلال مینای دندان هستند و عوارض جانبی مانند رفلاکس معده به مری و کاهش جریان بزاق دارند.
داروهای آسم از راه های دیگری نیز بر سلامت دهان و دندان تأثیر می گذارند. وجود لاکتوز در داروهای استنشاقی و این واقعیت که بسیاری از داروهای استنشاقی pH پایینی دارند، ممکن است از پیشرفت پوسیدگی دندان پشتیبانی کند. علاوه بر این، کاندیدیازیس دهانی با استفاده از کورتیکواستروئیدهای استنشاقی به دلیل افزایش غلظت گلوکز بزاق پس از استنشاق حامل کورتیکواستروئید: لاکتوز مونوهیدرات، مرتبط دانسته شده است. همچنین تصور می شود که کاهش جریان بزاق در رشد مهار نشده کاندیدیازیس دهانی نقش دارد.
تحقیقات نشان می دهند که وجود کلسیم در بزاق کودکان مبتلا به آسم افزایش یافته است. اگرچه علت قطعی این افزایش سطح کلسیم ناشناخته است، اما محققان حدس می زنند که افزایش کلسیم ممکن است به برخی از ویژگی های پاتولوژیک خود آسم یا داروهای گشاد کننده برونش ضد آسم نسبت داده شود. با این وجود، افزایش سطح کلسیم در بزاق از کلسیفیکاسیون پلاک دندانی و رسوب جرم پشتیبانی می کند و رعایت صحیح بهداشت دهان و دندان را ضروری تر می کند. افزایش رسوبات جرم ممکن است منجر به سلامت ضعیف لثه و پریودنتال شود. علاوه بر این، کاهش تراکم استخوان – که می تواند نتیجه بالقوه استفاده طولانی مدت از کورتیکواستروئیدهای استنشاقی باشد – می تواند بر پیشرفت پریودنتیت تأثیر بگذارد.
درمان های آسم همچنین ممکن است باعث pH اسیدی، خشکی دهان، اپن بایت قدامی، دیپ بایت عمیق تر، افزایش کراس بایت، بلع غیر عادی و التهاب لثه شوند. مطالعاتی که به دنبال یافتن ارتباط بین آسم و پریودنتیت بوده اند، به نتایج متفاوتی رسیده اند: کودکان مبتلا به آسم در مقایسه با کودکان بدون آسم، التهاب لثه بیشتری دارند.
آسم و پوسیدگی دندان
آسم و پوسیدگی دندان
شواهد قوی نشان می دهند که بین آسم و پوسیدگی دندان، بویژه در بین کودکان و نوجوانان، ارتباط وجود دارد. یک بررسی سیستماتیک نشان داد که افراد مبتلا به آسم تقریباً 11/2 برابر بیشتر از افراد بدون آسم، در معرض پوسیدگی دندان در دندان های شیری و دائمی قرار دارند. یک بررسی سیستماتیک قبلی به این نتیجه رسید که آسم خطر پوسیدگی دندان را دو برابر می کند. با این حال، مطالعه دیگری “همبستگی مثبتی بین مدت زمان ابتلا به [آسم] و سطح بزاق استرپتوکوک موتانس” – یک باکتری پوسیدگی زا – نشان داد. تحقیقات نشان دادند که آسم برونشیال، علاوه بر افزایش خطر پوسیدگی دندان، یک عامل خطر برای التهاب لثه است.
با این حال، ارتباط بین پوسیدگی و آسم بدون بحث نیست. در حالی که مطالعاتی وجود دارند که شیوع پوسیدگی بالاتر را در هر دو دندان کودکان مبتلا به آسم نشان می دهند، مطالعات دیگر نتوانسته اند ارتباطی بین این دو بیماری مزمن نشان دهند. تعدادی از محققان دریافتند تأثیر آسم بر پوسیدگی دندان در دندان های شیری به نوع شبانه محدود می شود. با این حال، این مطالعه نشان داد که کودکان مبتلا به آسم نسبت به کودکان بدون آسم، بهداشت دهان و دندان ضعیف تری دارند و میزان مصرف کورتیکواستروئید استنشاقی، تأثیر پوسیدگی بر دندان های شیری را افزایش می دهد.
این اختلاف ممکن است به دلیل محدودیت های موجود در طرح های مطالعات باشد. به عنوان مثال، مطالعات قبلی عمدتاً مقطعی و شامل حجم نمونه های کوچک بودند. علاوه بر این، افراد مورد مطالعه از نظر شدت آسم و میزان داروی مصرفی متفاوت بودند. گذشته از مسائل مربوط به طراحی تحقیق، این واقعیت که آسم و پوسیدگی دندان بیماری های مزمن و چند عاملی هستند، یافتن رابطه بین این دو را دشوار می کند. دلیلی وجود دارد که باور کنیم اصلاح مسائل ممکن است توانایی اندازه گیری دقیق ارتباط بین این دو بیماری را مختل کند.
عوامل مختلفی مانند تفاوت در رژیم های دارویی آسم، مسائل روانشناختی، شیوع تنفس دهانی، تغییر در میزان و خواص جریان بزاق، وضعیت اجتماعی – اقتصادی پایین و قومیت، افزایش مصرف نوشیدنی های شیرین یا حتی اتخاذ رفتارهای ناسالم برای آرام کردن بیماران مبتلا به آسم ممکن است بر نتایج مطالعات تأثیر بگذارند. به عنوان مثال، والدین کودکان مبتلا به آسم تمایل دارند فرزندان خود را با مصرف مکرر غذاها و نوشیدنی های شیرین برای جبران بیماری شان نوازش کنند.
ملاحظات درمان دندانپزشکی برای بیماران مبتلا به آسم
متخصصان سلامت دهان و دندان باید برنامه های پیشگیرانه سلامت دهان و دندان فردی را با توجه به خطر هر کودک برای عوارض دهان و دندان ایجاد کنند. جدول زیر نمونه ای از یک برنامه مدیریت پیشگیرانه آسم فردی را ارائه می دهد. این برنامه با ارزیابی خطرات دارویی و سطح خطر سلامت دهان و دندان آغاز می شود.
اگر سلامت بیمار به اندازه کافی پایدار باشد که بتواند درمان را ادامه دهد، یک متخصص دندانپزشکی باید اطمینان حاصل کند که بیمار اسپری استنشاقی نجات خود را در دسترس دارد.
در طول درمان، پزشکان باید از طریق قرار دادن مناسب تری های داخل دهانی و نوک ساکشن و استفاده از یک رابر دم، از ایجاد حمله آسم با آئروسل ها و ذرات (از مواد دندانی و بافت سخت) جلوگیری کنند.
باید از قرار دادن طولانی مدت در حالت خوابیده به پشت خودداری شود.
استفاده از اکسید نیتروژن برای درمان بیماران بالقوه مضطرب مبتلا به آسم باید در نظر گرفته شود زیرا نه یک مهار کننده تنفسی است و نه محرک درخت برونش.
| در مطب | در منزل |
| با متخصص بیماری های ریوی و اعضای درجه یک خانواده مشورت کنید تا به واکنش های کودک به درمان های دندانپزشکی دسترسی صحیح داشته باشید. | |
| جلسات بررسی وضعیت سلامتی و داروها و سطوح خطرات سلامت دهان | استفاده از دستگاه فاصله دهنده با اسپری استنشاقی |
| ارزیابی مسئولیت پذیری فرهنگی و طرح درمان | استفاده روزانه از دهانشویه های فلورایده |
| به حداقل رساندن اضطراب و پرهیز از حملات آزار دهنده و محرک های آسم | پرهیز از مسواک زدن بلافاصله بعد از استفاده از اسپری استنشاقی
شستشو با دهانشویه pH خنثی یا بالا یا آب، نوشیدن شیر، یا خوردن پنیر یا خوراکی های فاقد قند بعد استفاده از اسپری استنشاقی |
| آشنایی کارکنان با مدیریت اورژانسی حملات آسم | |
| استفاده از سیلانت های دندانی | استفاده از مسواک نرم و خمیر دندان فلورایده کم ساینده |
| کاربردهای موضعی منظم فلوراید | استفاده از آدامس فاقد قند در طول رخدادهای آپنه خواب |
| ارجاع یا مداخله زود هنگام ارتودنتیک | بعد از استفاده از اسپری استنشاقی، جریان بزاق را یا آدامس ها یا قرص های زیر زبانی فاقد قند تحریک کنید |
| ویزیت های مراقبتی مکرر بر اساس خطر پوسیدگی دندان ها |
کارکنان مطب دندانپزشکی باید با رویه های مدیریت اورژانسی آشنا باشند. کودکانی که حمله حاد آسم را تجربه می کنند ممکن است برای نفس کشیدن مشکل داشته باشند و نتوانند یک جمله را با یک نفس کامل کنند. در شرایط تهدیدکننده زندگی، بیماران ممکن است سیانوتیک به نظر برسند، ضربان قلب و تنفس آنها کاهش یابد و دچار گیجی یا از دست دادن هوشیاری شوند. اگر بیمار در طول حمله آسم هوشیار است، او را به صورت عمودی بنشانید تا هر 20 دقیقه تا یک ساعت، دو پاف از داروی استنشاقی خود (گشاد کننده برونش سریع الاثر) مصرف کند. اگر پس از سه دوز بهبودی حاصل نشد، اکسیژن با جریان مثبت را به عنوان درمان حمایتی تجویز کنید و علائم حیاتی را کنترل کنید (سطح اشباع اکسیژن باید در نوجوانان 93% تا 95% و در کودکان ۶ تا ۱۲ ساله 94% تا 98% باشد). اگر هنوز تغییری مشاهده نشد، با خدمات پزشکی اورژانس تماس بگیرید و اپی نفرین با غلظت ۱:۲۰۰۰ (برای کودک) تجویز کنید. اگر بیمار در هر زمانی هوشیاری خود را از دست داد، احیای قلبی ریوی را شروع کنید و فوراً با اورژانس تماس بگیرید.
ضمن ارائه آموزش بهداشت دهان و دندان، بر اهمیت شستشو با دهانشویه های با pH خنثی یا بالا بلافاصله پس از استنشاق داروی آسم و انتظار حداقل ۳۰ دقیقه قبل از مسواک زدن برای سخت شدن مجدد مینای دندان دمینرالیزه تأکید کنید. تشویق به ایجاد این عادت ساده اما بسیار مؤثر می تواند افزایش خطر پوسیدگی مرتبط با داروهای استنشاقی خوراکی آگونیست های بتا ۲ را جبران کند. برای مقابله با خشکی دهان ناشی از دارو، می توان بیماران را به جویدن آدامس بدون قند یا استفاده از دهانشویه ضدمیکروبی تشویق کرد.
همانطور که قبلاً گفته شد، بسیاری از اسپری های استنشاقی pH پایینی دارند و حاوی شیرین کننده هایی هستند که پتانسیل پوسیدگی زایی آنها را افزایش می دهند. به همین دلیل، متخصصان بهداشت دهان و دندان ممکن است استفاده از دستگاه فاصله دهنده را با اسپری استنشاقی توصیه کنند. استفاده از دستگاه فاصله دهنده، تحویل مؤثرتر اسپری های پودر خشک به ریه ها را تضمین می کند و از پخش شدن دارو به دهان، گلو و معده جلوگیری می کند. فاصله دهنده همچنین می تواند به کاهش خطر کاندیدیازیس دهانی مرتبط با استروئید کمک کند.
مراقبت مؤثر از دهان و دندان، از جمله مسواک زدن روزانه، تمیز کردن بین دندانی، دهانشویه های ضد میکروبی و فلورایده، بهترین دفاع در برابر پوسیدگی در هر جمعیت بیماری هستند. استفاده از فلوراید چه در منزل و چه در مطب، به معدنی سازی مجدد مینای دندان حساس به محیط های اسیدی کمک می کند. به بیمارانی که در معرض خطر بالای پوسیدگی دندان هستند، توصیه می شود که ترکیبی از درمان ضد باکتری و فلورایدتراپی را انجام دهند. قرار دادن سریع سیلانت های دندانی روی دندان های مولر دائمی روییده نیز شیوع پوسیدگی را کاهش می دهد.
نتیجه گیری
متخصصان سلامت دهان و دندان موظفند والدین یا مراقبان کودکان مبتلا به آسم را در مورد عوارض احتمالی دهانی این بیماری مزمن آموزش دهند و با اعضای تیم پزشکی همکاری کنند. بی شک، متخصصان دندانپزشکی باید اقدامات احتیاطی را برای محافظت از سلامت سیستمیک بیماران انجام دهند، اما آنها همچنین باید به کودکان مبتلا به آسم در مدیریت پیامدهای احتمالی دهانی ناشی از داروهای آسم و تغییرات بیولوژیکی مرتبط با آسم کمک کنند.